明日の臨床に生かせる歯髄保存のHOW TO【4】助かる歯髄を見極める Part2歯髄を強拡大視野下で診断する
2018年08月17日
院 長「いよいよ、臨床症状のあるケースの診断だ」
研修医「待ってました! それにしても、引っ張りすぎですよ」
院 長「悪いな。メールマガジンを読んでもらいたくて……いや、そうじゃなくて、話の順序からいくと、そうなってしまうんだ」
研修医「ん? メルマガ?」
院 長「いや、何でもない。さて、臨床症状のあるケースってどんな症例が多いと思う?」
研修医「う窩が大きくて歯髄に近接している場合でしょうか?」
院 長「そうだね。ほとんどの症例は、ボロボロで軟らかいう蝕象牙質を除去中に露髄する。それだけ細菌の侵襲が歯髄に到達している症例になる」
研修医「一般的には抜髄ですよね」
院 長「そうだ。それでいいと思う。でも、10年近くマイクロスコープで露髄した歯髄を見ていて、助かる歯髄と助からない歯髄の違いに気づいたんだ」
研修医「え?院長の考えですか? あれだけ文献やエビデンスが大切って言ってたのに、院長らしくないですね」
院 長「まぁ、そう言うなって。世の中エビデンスで証明されてないことも結構ある。そんな時は、できる限り正しいと思われることをするしかないんだよ」
研修医「じゃあ、エビデンスなくてもいいんじゃないですか?」
院 長「極端だなぁ。そうじゃなくて、高いエビデンスで証明されていることは、それを頼りにしたらいいよってことだよ。わかっていることを無視して、患者さんに不利益をもたらすのは良くないからね」
研修医「なるほど。何がどこまでわかっているかを知ることが大事なんですね」
院 長「急にものわかりが良くなったな。ま、そういうことだ。つまり、今から教える診断のポイントは、私の経験に基づくものだから、その点を考慮して聞いてほしい」
研修医「わかりました」
院 長「この診断のためには、マイクロスコープが必須になる。強拡大視野下で歯髄がどんな状態かを見るんだ。まとめるとだいたいこんな感じの基準になる」
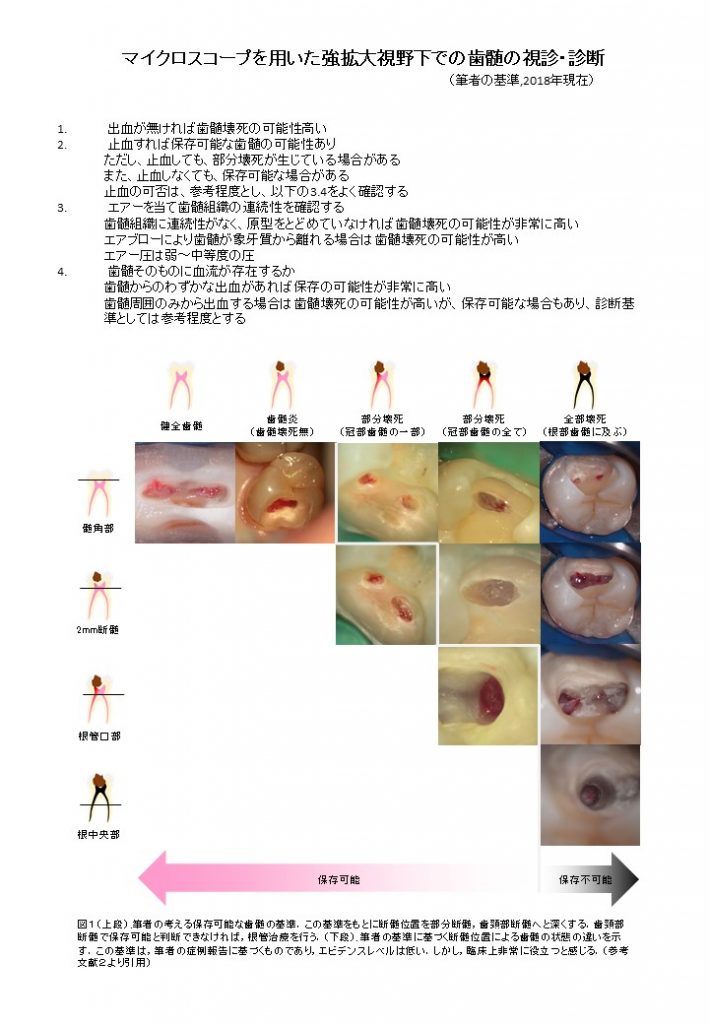
研修医「これを見るかぎりだと、歯髄そのものからの出血があるかどうか、エアブローで歯髄が象牙質から離れるかどうかが診断のポイントという感じですね」
院 長「そうだ。私の経験では、歯髄の周囲ではなく、歯髄そのものに血流があって、エアをかけて歯髄が象牙質から離れない場合は、かなり高い成功率を期待できると思う。どんな臨床症状があったとしても、これを確認できた症例では、いまのところうまくいっているかな」
研修医「なるほど。それで、院長に続きを見てもらった症例、マイクロスコープを使っていたんですね」
院 長「そうだ。マイクロスコープがないとわからない世界だよ」
研修医「じゃあ、マイクロスコープがないと、臨床症状のあるケースの成功率を高めるのは難しいんですか?」
院 長「残念ながらそういうことになるね。一定の失敗を受け入れてくれる患者さんにだけ、歯髄保存を行うことになるかな」
研修医「でも、失敗したら強い痛みが出ますよね?」
院 長「そう、だから、術前の説明がとても重要になる。成功率90%だとして、10回に1回は失敗するわけだから、そのことを十分に説明をして、希望された患者さんに、歯髄保存療法をすることが大事になるかな。せっかく、歯髄を残そうとしたのに、信頼関係を失っては悲しい結末だからね」
研修医「よくわかりました。肝に銘じておきます」
院 長「さぁ、いよいよ次回は助かる歯髄をいかに残すか、材料の選択やテクニック的なことを話そう」
研修医「やっぱり、ハウツーがいちばん興味あります」
院 長「どうしても興味があるところはそこだよね。でも、診断はとても重要だよ。助からない歯髄にどんな材料やテクニックを使っても治癒しないからね」
研修医「ハイ・・・」
今回のポイント
「マイクロスコープを用いた強拡大視野下での歯髄の視診は診断精度を高めるかもしれない」
「この基準は筆者の症例報告や臨床経験に基づく意見であり、エビデンスレベルでは最低ランクとなる」
「歯髄保存を行う際は、患者に十分な説明を行い、患者の希望で治療を行う」
参考文献
1.泉 英之.深在性う蝕における歯髄の診断.後編:歯髄を強拡大視野下で診断する.the Quintessence 2017;36(8):76-90.
2.泉 英之.治る歯髄 治らない歯髄.歯髄保存の科学と臨床(仮題).東京:クインテッセンス出版,2018(10月発売予定).
西本歯科医院
泉 英之
